Wizyta w gabinecie stomatologicznym nie kończy się z chwilą wyjścia pacjenta z gabinetu, lekarz stomatolog, bądź higienistka po zabiegach stomatologicznych informują pacjenta o zaleceniach.
Jak to jest w praktyce?
Rzadko zdarza się, że pacjent stosuje się do zaleceń, najczęściej wygląda to w ten sposób, że pacjenci w ogóle nie słuchają jak postępować po zabiegu i nader często są jednym z głównych przyczyn powikłań po zabiegowych.
Przygotowałam w skrócie zalecenia po zabiegach wykonywanych w gabinecie stomatologicznym.
Zapraszam do zapoznania się .
I. Zalecenia po czyszczeniu i piaskowaniu zębów
- Bezpośrednio po zabiegu oczyszczania zębów

( skalingu) i piaskowaniu zalecane jest powstrzymać się od jedzenia i picia przez co najmniej godzinę.
- Bezpośrednio po zabegu a najlepiej w czasie 24 h zalecane jest stosowanie " białej diety" czyli unikanie spożywania przebarwiających pokarmów takich jak: jagody, buraki oraz picia napojów typu: kawa, ciemna herbata, czerwone wino, coca cola.
- że względu na możliwość po zabiegowej nadwrażliwości zębów zalecane jest stosowanie pasty na nadwrażliwość np. Colgate proRelief, Elmex, Sensitive, Sensodyne. Dolegliwości zwykle ustępują po 3 dniach.
- Czasami utrzymuje się szczątkowe krwawienie z dziąseł następnego dna po zabiegu. Jeśli istnieją medyczne wskazania do stosowania konkretnych płukanek leczniczych , lekarz poinformyje pacjenta dodoatkowo.
- Ze względu na delikatność tkanek miękkich może wystąpić podrażnienie języka i dziąseł, wówczas pacjent odczuwa szczypanie lub niewielki ból. Dolegliwości te w krótkim czasie ustępują same.
Dl przyspieszenia procesu gojenia i poprawy konfortu w jamie ustnej można stosować np. Baikadent, Sachol.
Nie zaleca się stosowania płukanek ziołowych, np szałwi ze względu na możliwość przebarwienia zębów.
II. Zalecenia po wybielaniu zębów:
- Po profesjonalnym zabiegu wybielania zębów w gabinecie stomatologicznym zalecane jest przez ok 3 dni stosowanie tzw. " białej diety" - aby efekt wybielania utrzymał się jak najdłużej. Oznacza to unikanie pokarmów takich jak: buraki, śliwki oraz napojów typu: czerwone wino, kolorowe soki, kawa, herbata itp.
- Zaleca się co najmniej kilkudniową absencję nikotynową.
- Zaleca się stosowanie past do zębów i preparatów z większą ilością fluoru, które remineralizuje szkliwo zębów.
- W późniejszym okresie zaleca się również regularne szczotkowanie zębów pastą wybielającą , ponieważ utrzymanie właściwej higieny jamy ustnej jest kluczowe dla uzyskania długotrwałego efektu wybielania.
- Przynajmniej co 6 miesięcy zalecane jest poddawanie się zabiegowi profesjonalnego usuwania kamienia nazębnego oraz osadu przez oczyszczanie i piaskowanie zębów.
III. Zalecenia po lakierowaniu zębów:
- Bezpośrednio po zabiegu zaleca się powstrzymanie się od przyjmowania pokarmów i napojów przez ok 2 godziny.

- Bezpośrednio po zabiegu zalecane jest ( najlepiej do końca dnia) powstrzymanie się od kwaśnych napojów mp. soków i napojów gazowanych oraz jedzenia kwaśnych potraw, owoców np. cytrusów. Należy też unikać jedzenia twardych pokarmów aby jak najdłużej lakier pozostał na zębach. Zalecane jest picie wody.
- W dniu zabiegu nie wskazane jest szczotkowanie zębów, tak aby lakier pokrywający zęby utrzymał się przez ok 12 h i fluor mógł wbudować się w szkliwo.
IV. Zalecenia po opracowaniu i wypełnieniu ubytku.
- Bezpośrednio po opracowaniu i wypełnieniu ubytku zalecane jest w czasie 1-3 h ( w zależności od rodzaju wypełnienia ) powstrzymać się od jedzenia i picia.

- Bezpośrednio po leczeniu ze znieczuleniem zaleca się czasowe powstrzymanie się od jedzenia i picia ( szczególnie gorących i płynnych pokarmów i napojów) do czasu ustąpienia znieczulenia. Znieczulenie może spowodować nieświadome przygryzienie języka lub wargi, co może skutkować krwawieniem, bólem w późniejszym kresie.
- Bezpośrednio po leczeniu ( bezpiecznie do końca dnia) zalecane jest unikanie skrajnie zimnych i gorących pokarmów, mogą spowodować rozszczelnieniem wypełnienia a w przyszłości próchnicę.
- Zalecane jest stosowanie past do zębów z dużą ilością fluoru, który wbuduje się w leczony ząb i wzmocni jego strukturę.
- Czasem może wystąpić tzw. wrażliwość po zabiegowa, która może trwać do 2 tygodni, wówczas zaleca się zastosować pastę znosząca nadwrażliwość zębów.
V. Zalecenia po zacementowaniu koron i mostów na stałe:
- Bezpośrednio po zabiegu zalecane jest powstrzymanie się od przyjmowania pokarmowy i napojów przez minimum 3 h.
- W czasie 2 tygodni po zabiegu nie zaleca się żucia gumy do żucia lub podobnych pokarmów np. cukierki toffi.

- Pojedyncze korony zaleca się traktować jak własne zęby, używając standardowo szczoteczki do zębów i nici dentystycznych.
- W przypadku mostów protetycznych zaleca się dodatkowo używanie nici dentystycznych typu "Floss".
- Podczas użytkowania tego typu uzupełnień obowiązuje zachowanie takich samych zasad higieny jamy ustnej jak przy uzębieniu własnym.
VI. Zalecenia przy oddawaniu protez ruchomych.

- Moment oddawania protez do użytkowania nie powinien być ostatnia wizytą w gabinecie stomatologicznym, ponieważ dopiero jej użytkowanie pozwoli na idealne dopasowanie jej do dziąseł. Obecnie podczas wizyt kontrolnych pozwoli jak najszybciej uzyskać komfort posiadania nowego uzębienia. Zazwyczaj w pierwszej dobie użytkowania protezy pojawia się dyskomfort i czasem także dolegliwości bólowe, których nie zaobserwujemy w momencie opuszczania gabinety stomatologicznego.
- Zaleca się normalne użytkowanie protezy w sposób ciągły do czasu następnej wizyty.
- Pierwszą noc należy spać z protezą, tak aby śluzówka dziąseł zaadaptowała się jak najszybciej do nowych warunków.
- Protezę należy dokładnie czyścić część, która imituje zęby twardą szczoteczką do zębów a część , która bezpośrednio ma kontakt ze śluzówką jamy ustnej miękką szczoteczką, lub typową szczeteczką przeznaczoną do protez.
- Do mycia protez można używać letniej wody i mydła lub innych profesjonalnych preparatów przeznaczonych doczyszczenia protez.
- Pozostałe zęby ( po wyjęciu protez z podłoża ) zaleca się myć średniej miękkości szczoteczką a błonę śluzową jamy ustnej delikatnie masować szczoteczka z miękkim włosiem.
- Do higieny protez można stosować dodatkowo tabletki odkażające czy profesjonalny proszek czyszczący.
- Z doświadczenia wiemy, że proteza w pierwszej dobie prawidłowego użytkowania może odciskać na błonie śluzowej wszystkie miejsca, które wymagają korekty przez lekarza stomatologa. Nie należy korygować protez we własnym zakresie, ponieważ takie działanie skutkuje utratą gwarancji na leczenie protetyczne.
- Zaleca się żuć niewielkie ilości pokarmu, równolegle prawą i lewą stroną, aby zapewnić prawidłowe położenie i stabilność protezy z jamą ustna.
- Nie zaleca się jedynie pokarmów lepkich i ciągnących ( typu toffi, guma do żucia, pizza z serem) aby uniknąć wyciągnięcia protezy z podłoża.
- Zaleca się ćwiczenie mowy z użyciem głoski "sz" lub "cz" ponieważ układ mowy potrzebuje czasu, aby zaadoptować się do nowej sytuacji.
- Po dopasowaniu protez należy wyjmować je do snu i przechowywać sucho w specjalnym przeznaczonym do tego celu pojemniku.
- Nie zaleca się pozostawienie protez w wodzie, ponieważ skutkuje to rozkładowi bakterii a w konsekwencji przyczynia się do powstania stanów zapalnych śluzówki.
- Protezy przeznaczone są do użytkowania na około 5 lat. Po tym czasie zaleca się wykonanie nowych, głównie zw względu na zmieniające się warunki w jamie ustnej, np. układ dziąseł so skutkuje poluzowaniem protez, zmianą położenia.
- Dobrze wykonana i dopasowana proteza nie wymaga stosowania wszelkiego rodzaju preparatów do podklejania.
VII. Zalecenia po ekstrakcji ( usunięciu ) zęba.
- Bezpośrednio po usunięciu zęba ( przez ok 20 min) zalecane jest utrzymanie tamponu uciskającego założonego przez lekarza.
- Bezpośrednio po zabiegu zaleca się powstrzymanie się od przyjmowania pokarmów i napojów przez min. 2h.
Pozostałe zalecenia w dniu zabiegu:
- Nie płukać intensywnie jamy ustnej by nie wypłukać tworzącego się na ranie skrzepu.
- Powstrzymać się od palenia tytoniu - przedłuża to proces gojenia.
- Nie przyjmować gorących płynów, nie spożywać twardych pokarmów, nie pić gęstych płynów przez słomkę aby nie wytwarzać podciśnienia w jamie ustnej.
- Nie szczotkować miejsca po ekstrakcji.
- W razie bólu przyjąć tabletkę przeciwbólową, w dniu zabiegu oraz w dniu następnym, ponieważ ból po usunięciu zęba jest normalnym objawem.
- Korzystnie dla ograniczenia bólu oraz procesu gojenia działa okład z lodu ( należy owinąć lud ściereczką aby uniknąć odmrożenia policzka)
- Zalecane jest powstrzymanie się od wysiłku fizycznego.
- Po zabiegu mogą nastąpić niepokojące objawy:
- krwawienie utrzymujące się dłużej niż3 h;
- obrzęk;
- podwyższona temperatura;
- ból utrzymujący sie dłużej niż 3 doby;
- szczękościsk.
W razie wystąpienia któregokolwiek z dwóch wyżej wymienionych objawów, należy się natychmiast skontaktować z lekarzem stomatologiem!!!
- Jeżeli na ranę po usunięciu zęba założone są szwy, po 7 dniach należy zgłosić się do lekarza stomatologa w celu ich zdjęcia.
VIII. Zalecenia po dłutowaniu zęba ( potocznie ósemek)

- Stosujemy takie same zalecenia jak przy usunięciu zęba.
- Czasem wystąpić może zasinienie tkanek w okolicy miejsca zabiegu, które ustępuje po 7-14 dniach. w celu szybkiego wchłaniania wysięku można stosować preparaty uszczelniające naczynia krwionośne np. Rutinoscorbin.
- Podwyższona temperatura do 37 stopni C
- Po zabiegu bezwzględnie stosować się do zaleceń lekarza w kwestii przyjmowania przepisanych leków!
- W razie przedłużającego się krwawienia, gorączki czy obrzęku trwającego przez 3 doby należy zgłosić się do lekarza!
- Po 7 dniach należy zgłosić się do gabinetu stomatologicznego w celu usunięcia szwów założonych na ranę.
IX. Postępowanie po zabiegu implantologiczno- chirurgicznym.
1. Higiena jamy ustnej:
- W pierwszej dobie po zabiegu należy unikać jakichkolwiek czynności pielęgnacyjnych jamy ustnej włącznie z płukaniem, ponieważ może spowodować to wtórne krwawienie.
- W drugiej dobie po zabiegu można ozpocząć płukanie jamy ustnej płynem antybakteryjnym. Płyn nalezy stosować 3 razy dziennie po posiłku.
- Od 2-3 dób po zabiegu okolicę wokoł gojacej se rany należy oczyścić bardzo delikatnie, wyłącznie przy użyciu miękkiej szczoteczki.
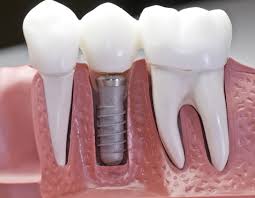
- Zaleca się ostrożność podczas szczotkowania co najmniej do tygodnia po zabiegu.
2. Obrzęk
- Korzystnie dla ograniczenia bólu orz procesu gojenia działa okład z lodu, zaleca się przykładać zimny suchy okład lub worek z lodem zawinęty w ściereczkę kilka razy dziennie przez 15 minut.
3. Krwawienie
- Delikatne podbarwienie krwią śliny w pierwszej dobie po zabiegu jest naturalne.
- w przypadku nasilenia się krwawienia należy wywierać delikatny ucisk przez nagryzienie gazika, który został położony w miejscu krwawienia.
- Jeżeli pomimo prawidłowego postępowania krwawienie nadal jest intensywne bezwzględnie po 1-2 h zalecane jest skontaktowanie się z lekarzem dentystą.
4. Uczucie odrętwienia okolicy operacyjnej.
- W pierwszej godzinie o zabiegu zazwyczaj część twarzy jest zdrętwiała w wyniku znieczulenia i działań operacyjnych. Jeżeli jednak ten stan utrzymuje się powyżej 12 h bezwzględnie należy skontaktować się z lekarzem prowadzącym.
5. Ból
- Po zabiegu chirurgicznym mogą pojawić się dolegliwości bólowe, które zwykle występują ok. 3 doby po zabiegu.
- Doraźnie należy przyjmować leki przeciwbólowe przepisane przez lekarza.
- Jeżeli dolegliwości nasilają się powyżej trzeciej doby po zabiegu lub pojawia się gorączka, powiększone węzły chłonne bezwzględnie należy skontaktować się z lekarzem dentystą ( najlepiej operatorem)
6. Posiłki i napoje
- W okresie pierwszych trzech dni po zabiegu zalecane jest unikanie gorących potraw i napojów oraz twaraych pokarmów.
- Zaleca się ograniczyć lub wyeliminować spożywanie alkoholu, kawy, mocnej czarnej herbaty.
7. Palenie tytoniu.
- Bezpośrednio po zabiegu a korzystniej w okresie trzech dni zaleca się ograniczenie lub wyeliminowanie palenia tytoniu.
8. Wysiłek fizyczny.
- W pierwszych dniach o zabiegu zaleca się ograniczenie wysiłku fizycznego, szczególnie pochylanie głowy.
9. Odpoczynek
- W pozycji siedzącej z podparta głową, półsiedzącej.
- Nie wskazany jest odpoczynek w pozycji siedzącej- horyzontalnej.
X. Zalecenia po założeniu aparatu stałego.

- Przez około 7 dni po założeniu aparatu ortodontycznego może wystąpić ból zębów, podczas jedzeni a w niektórych przypadkach przez sam aparat ortodontyczny. Stosujemy środki przeciwbólowe.
- Mogą wystąpić otarcia i podrażnienia błony śluzowej, dlatego tuż po założeniu aparatu stałego warto zaopatrzyć się w wosk ochronny.
- Należy całkowicie unikać twardych pokarmów- gum do żucia, cukierków- mogą one zaklejać aparat ortodontyczny.
- Niezwykle ważne jest perfekcyjne dbanie o higienę jamy ustnej podczas noszenia aparatu.
- Zęby należy myć po każdym posiłku!
- Należy poddawać się kontroli w gabinecie stomatologicznym co 3 miesiące .
Opracowała: Dypl. Asystentka Stomatologiczna Anna Koć
Źródła:
-Internet
-Notatki własne














































